Quand une ou plusieurs dents manquent — sans être en édentement total — quatre options principales s’offrent à vous : prothèse partielle en résine, prothèse partielle squelettée (stellite), bridge fixé sur les dents adjacentes, ou implant dentaire. Toutes ne se valent pas, et le choix « idéal » dépend autant de votre anatomie, de votre budget et de votre tolérance à l’amovible que des préférences techniques de votre dentiste. Voici notre lecture comparative à Névé Clinique dentaire à Genève, sans favoriser commercialement une option.
Key Takeaways
– Prothèse résine simple : 800-1 800 CHF, solution de transition ou budget contraint, peu confortable au long cours.
– Stellite (squelettée métallique) : 1 500-3 500 CHF, solution amovible la plus durable et confortable.
– Bridge fixe sur dents adjacentes : 3 000-6 000 CHF par dent remplacée, mais sacrifie 2 dents saines voisines.
– Implant unitaire : 4 000-6 500 CHF, préserve les dents voisines, durée de vie 15-25+ ans.
– Aucune solution n’est universellement meilleure : le choix se fait sur 5 critères (état des dents adjacentes, volume osseux, budget, tolérance à l’amovible, espérance d’utilisation).
Quand parle-t-on de prothèse partielle ?
On parle de prothèse partielle dès lors qu’il manque une ou plusieurs dents mais qu’il en reste suffisamment pour servir d’appui. À l’opposé de la prothèse complète (édentement total — voir notre guide prothèse amovible complète), elle se clipse sur les dents restantes via des crochets ou des attachements.
Trois situations cliniques typiques nous amènent ce sujet en consultation :
- Édentement intercalé : il manque une ou plusieurs dents au milieu, encadrées par des dents naturelles.
- Édentement terminal (de classe I ou II de Kennedy) : il manque les dents postérieures d’un ou des deux côtés, sans appui distal.
- Édentement étendu mais non total : il reste 4 à 8 dents, souvent antérieures, et il faut remplacer le reste.
À chacune de ces situations correspondent des solutions différentes — c’est ce qui rend la décision moins évidente qu’on ne le croit.
Les 4 solutions comparées
1. Prothèse partielle en résine simple
C’est la prothèse « basique » : une plaque en résine acrylique rose qui repose sur la gencive et le palais, avec des dents prothétiques fixées et des crochets en fil métallique pour la rétention.
- Prix indicatif : 800-1 800 CHF.
- Pour : peu coûteuse, rapide à réaliser, modifiable facilement (ajout d’une dent en cas de perte ultérieure), utile en transition.
- Contre : volumineuse, peu confortable au long cours, risque de résorption osseuse accélérée sous la plaque, crochets parfois visibles, fractures fréquentes.
Notre avis : excellente solution transitoire (en attendant la cicatrisation pour des implants, par exemple), à éviter comme solution définitive si l’alternative est possible.
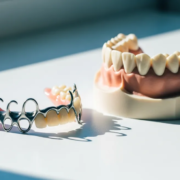
2. Stellite (prothèse squelettée métallique)
Le « stellite » est une prothèse partielle dont la base est constituée d’une armature métallique fine (alliage chrome-cobalt) qui s’adapte précisément aux dents et au palais, complétée par de la résine et des dents prothétiques. Plus fine, plus stable et plus durable que la résine simple.
- Prix indicatif : 1 500-3 500 CHF.
- Pour : confort nettement supérieur (palais souvent largement dégagé), solidité (10-15 ans), excellente répartition des forces sur les dents piliers.
- Contre : crochets potentiellement visibles (sauf attachements de précision, plus coûteux), nécessite des dents piliers en bonne santé, exige une préparation initiale parfois longue.
Notre avis : c’est la référence amovible quand il manque plusieurs dents et que l’option implants n’est pas retenue (budget, contre-indications, choix du patient). Quand il est bien conçu, le confort est sans commune mesure avec la résine.
3. Bridge fixe sur dents adjacentes
Solution fixe classique : on taille les deux dents voisines de la zone édentée pour y sceller des couronnes solidaires d’une dent intermédiaire suspendue. Trois éléments en céramique soudés.
- Prix indicatif : 3 000-6 000 CHF par dent remplacée (incluant les couronnes piliers).
- Pour : fixe, esthétique immédiate, sensation très proche du naturel, pas d’amovibilité.
- Contre : sacrifice de 2 dents saines voisines (préparation invasive et irréversible), espérance de vie 10-15 ans en moyenne, complications possibles sur les dents piliers (carie sous-couronne, dévitalisation).
Notre avis : pertinent quand les dents adjacentes sont déjà couronnées ou délabrées et nécessiteraient elles-mêmes une couverture. Discutable quand elles sont saines : on ne sacrifie pas deux dents intactes pour en remplacer une si l’implant est faisable. Voir notre page couronnes et bridges.
4. Implant dentaire unitaire (ou multiple)
Une racine artificielle en titane (ou zircone) intégrée à l’os, surmontée d’une couronne. Solution biomécaniquement la plus proche d’une dent naturelle.
- Prix indicatif : 4 000-6 500 CHF par implant + couronne.
- Pour : préserve intégralement les dents adjacentes, durée de vie 15-25+ ans avec maintenance, stoppe la résorption osseuse locale, confort identique à la dent naturelle.
- Contre : nécessite un volume osseux suffisant (sinon greffe osseuse préalable), délai de 3-6 mois entre pose et couronne, contre-indications spécifiques (tabagisme lourd, diabète déséquilibré, certains traitements).
Notre avis : c’est la solution de référence quand les conditions le permettent, particulièrement pour remplacer 1-3 dents intercalées ou terminales avec dents adjacentes saines.
Comment choisir : les 5 critères qu’on évalue en consultation
À Névé, voici la grille que le Dr Cristina Lopez et le Dr Jacques Ducharne appliquent pour orienter le choix :
1. État des dents adjacentes
- Saines, intactes : on évite le bridge (sacrifice). Implant ou stellite préférés.
- Déjà couronnées ou très délabrées : le bridge devient pertinent (on couronnait de toute façon).
- Mobiles, parodontite avancée : on les protège — implant si possible, sinon prothèse à conception adaptée.
2. Volume et qualité de l’os
- Os suffisant : implant possible directement.
- Os insuffisant : greffe osseuse possible (+ 1 500-4 000 CHF, + 4-6 mois) ou autre solution.
- Résorption majeure : prothèse amovible souvent plus pragmatique que des reconstructions osseuses majeures.
3. Budget et financement
Différence parlante : remplacer 1 dent en intercalée coûte entre 800 CHF (résine) et 6 500 CHF (implant). La complémentaire dentaire couvre généralement 50-75 % avec plafond.
4. Tolérance à l’amovible
Certains patients n’acceptent psychologiquement pas une prothèse amovible (« je ne veux pas devoir l’enlever »). D’autres préfèrent, pour des raisons d’hygiène ou de simplicité. C’est un critère personnel et légitime.
5. Espérance d’utilisation et profil médical
- Patient jeune : on privilégie une solution durable (implant) — on amortit sur 30-40 ans.
- Patient âgé avec comorbidités : la prothèse amovible peut être un choix très raisonnable, moins invasif et révisable.
- Tabagisme lourd, diabète mal équilibré, ostéoporose sous bisphosphonates IV : les implants sont souvent à éviter ou différer.
Cas concrets : 3 situations fréquentes en consultation
Cas 1 : il manque une molaire à 50 ans, dents voisines parfaites
Recommandation type : implant unitaire. Préserve les dents voisines, restitue 100 % de la fonction, amortissement sur 25+ ans. Le bridge serait un sacrifice biologique injustifié.
Cas 2 : il manque 4 dents postérieures (édentement terminal) à 65 ans, os limité
Recommandation type : choix entre stellite (1 500-3 500 CHF) et 2 implants posés en supportant un bridge de 4 dents (12 000-16 000 CHF). Le stellite est honorable et fonctionnel ; les implants donnent un confort et une stabilité supérieurs. Le choix dépend du budget et de la priorité du patient.
Cas 3 : il manque 6 dents avec piliers fragiles à 75 ans
Recommandation type : stellite avec attachements de précision sur dents conservées et couronnées préventivement, OU prothèse complète + 2 implants si les piliers sont condamnés à court terme. Discussion approfondie indispensable.
Combien de temps pour s’habituer à une prothèse partielle ?
Plus rapide qu’une prothèse complète, généralement 2 à 6 semaines. Les premiers jours :
- Sensation de corps étranger, hypersalivation transitoire.
- Élocution légèrement modifiée (rare au-delà de 1 semaine).
- Quelques points de pression à corriger (1-2 retouches typiquement).
À noter : nous prévoyons toujours des retouches dans le mois qui suit la pose. Une prothèse partielle qui blesse n’est pas un problème de qualité — c’est l’occasion d’un ajustement fin.
Entretien d’une prothèse partielle
Identique à la prothèse complète sur les principes :
- Brossage après chaque repas avec brosse spéciale prothèse + savon doux ou nettoyant prothèse (jamais de dentifrice).
- Trempage nocturne dans une solution nettoyante.
- Retrait au moins 6-8 h/jour pour laisser respirer la muqueuse.
- Brossage rigoureux des dents naturelles restantes : la prothèse augmente le risque de carie sur les dents piliers — utilisez fil dentaire et brossettes interdentaires entre la prothèse et les dents naturelles.
- Contrôle annuel obligatoire : les dents piliers et la prothèse vieillissent ensemble.
Quand consulter ?
Consultez pour évaluer une prothèse partielle si :
- Une ou plusieurs dents viennent de tomber ou doivent être extraites.
- Vous portez déjà une prothèse partielle qui devient instable, blesse ou se fracture régulièrement.
- Vous voulez savoir si votre prothèse actuelle peut être remplacée par une solution plus confortable (stellite ou implants).
- Vous avez un édentement intercalé qui s’est creusé : laisser un trou « migrer » coûte cher à long terme — les dents adjacentes basculent et s’égressent.
Vous hésitez entre plusieurs solutions ? Nos médecins-dentistes — dont le Dr Cristina Lopez et le Dr Jacques Ducharne — réalisent des consultations comparatives à Plainpalais, Pont-Rouge et Nations, avec radiographie panoramique et devis chiffré pour chaque option. Prenez rendez-vous en ligne ou consultez notre page prothèse amovible.
FAQ — prothèse amovible partielle
Le stellite est-il douloureux à porter ?
Non, quand il est bien conçu. Les premiers jours peuvent être marqués par des points de pression à corriger, mais une fois ajusté, le stellite est largement plus confortable qu’une prothèse résine car la base métallique est fine et dégage le palais. Si la douleur persiste au-delà de 2 semaines après ajustement, consultez — ce n’est pas normal.
Les crochets du stellite sont-ils visibles ?
Cela dépend de l’emplacement. Sur des dents postérieures, les crochets restent invisibles en sourire normal. Sur une canine ou prémolaire visible, on utilise des attachements de précision (boutons-pression ou fraisages internes) qui éliminent les crochets — solution plus coûteuse (+ 800 à 1 500 CHF) mais esthétiquement supérieure.
Peut-on dormir avec sa prothèse partielle ?
Non, idéalement pas. Comme la prothèse complète, la muqueuse a besoin de respirer 6-8 heures par jour. Le port nocturne augmente le risque de candidose, de stomatite et de mauvaise haleine. La prothèse passe la nuit dans une solution nettoyante.
Combien de temps dure une prothèse partielle ?
- Résine simple : 3 à 7 ans (fragile, fractures fréquentes).
- Stellite : 10 à 15 ans, avec rebasages possibles tous les 5-7 ans.
- Implant unitaire : 15 à 25 ans et plus.
La longévité dépend autant de l’hygiène et du suivi annuel que de la prothèse elle-même.
Une prothèse partielle abîme-t-elle les dents qui la portent ?
Possible si l’hygiène est insuffisante. Les crochets et la base de la prothèse créent des zones de rétention de plaque sur les dents piliers. Un brossage rigoureux + fil dentaire + brossettes interdentaires sont indispensables quotidiennement. Avec une bonne hygiène, les dents piliers restent saines pendant 10-15 ans sans problème.
Implant ou stellite : qu’est-ce qui revient le moins cher sur 20 ans ?
Sur 20 ans, l’implant est souvent plus économique malgré un coût initial supérieur. Exemple type : 1 implant unitaire à 5 500 CHF qui dure 25 ans = 220 CHF/an. 1 stellite à 2 500 CHF qui dure 12 ans + un renouvellement = 5 000 CHF sur 24 ans = 208 CHF/an — quasi identique, mais le confort et le bénéfice biologique (préservation osseuse) sont nettement supérieurs côté implant.
Pour aller plus loin
Le remplacement d’une dent manquante n’est jamais un choix purement technique — c’est aussi une décision personnelle, financière et anatomique. À Névé, nous vous présentons systématiquement les 3 ou 4 solutions envisageables pour votre cas, avec leurs avantages, inconvénients et prix réels, sans pousser commercialement vers la plus chère.
Pour les questions d’édentement total, voir notre guide complet de la prothèse amovible complète et notre article sur les solutions implant All-on-4. Pour le coût détaillé, voir prix dentier complet en Suisse 2026.
Contactez-nous pour une consultation comparative à Plainpalais, Pont-Rouge ou Nations.
Sources clés :
- Survival rates of removable partial dentures: systematic review, J Prosthet Dent, 2020.
- Single-tooth implants vs fixed partial dentures: outcomes review, Cochrane, 2021.
- Société suisse des médecins-dentistes (SSO) — recommandations prothèses partielles.