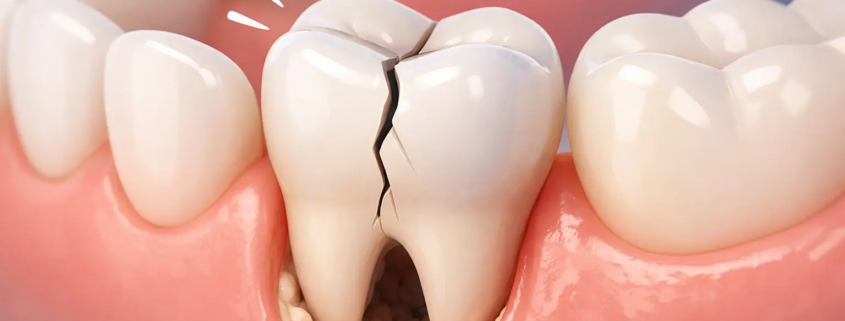
Dent fêlée : douleur à la mastication (symptômes, causes, traitements)
Une douleur à la mastication est l’un des signes les plus fréquents d’une dent fêlée (microfissure ou fissure plus profonde). Le problème, c’est que la dent peut paraître “normale” à l’œil nu, alors que la fissure s’ouvre légèrement sous la pression, déclenchant une douleur vive.
Le bon réflexe : ne pas attendre que “ça passe”. Plus la fissure progresse, plus le traitement devient complexe.
Les symptômes typiques d’une dent fêlée
Vous pouvez ressentir :
-
une douleur vive en mordant (souvent sur un aliment dur) ou au relâchement de la pression
-
une douleur intermittente : certains jours ça va, d’autres non
-
une sensibilité au froid (parfois au chaud)
-
une gêne à la mastication d’un côté, avec parfois un point précis “impossible à retrouver”
-
parfois une douleur qui irradie (joue, oreille), ce qui rend le diagnostic plus délicat
Si la douleur est intense, empêche de manger ou s’accompagne d’un gonflement, consultez rapidement en urgence dentaire.
Pourquoi une dent fêlée fait mal surtout quand on mâche ?
Quand vous mordez, la dent subit une pression. Si une fissure est présente, elle peut :
-
s’ouvrir légèrement, irritant la dentine ou la pulpe
-
créer un micro-mouvement entre deux fragments de la dent
-
favoriser une inflammation interne (et parfois une infection si la fissure progresse)
C’est pour ça que beaucoup de patients décrivent une douleur “électrique”, courte mais intense, déclenchée par la mastication.
Les causes les plus fréquentes d’une dent fêlée
Une dent peut se fêler à cause de :
-
morsure sur un aliment dur (noyau, caramel dur, glaçon)
-
bruxisme (serrement/grincement des dents la nuit)
-
chocs ou traumatismes
-
restaurations anciennes ou importantes (dents fragilisées)
-
caries sous-jacentes ou parois dentaires affaiblies
À noter : une dent fêlée n’implique pas forcément une “dent cassée” visible.
Comment savoir si c’est vraiment une dent fêlée ?
Le diagnostic se fait au cabinet, car les fissures peuvent être difficiles à voir. Le dentiste peut utiliser :
-
un examen clinique minutieux + tests de morsure
-
des tests de sensibilité (froid/chaud)
-
une évaluation des restaurations existantes
-
parfois une imagerie si nécessaire (en complément), via la radiologie
Dans tous les cas, une consultation de contrôle dentaire est la meilleure étape pour confirmer la cause et éviter que la fissure n’évolue.
Que faire tout de suite (avant le rendez-vous) ?
Objectif : éviter d’aggraver la fissure et calmer l’inflammation.
À faire :
-
mâcher de l’autre côté
-
privilégier une alimentation molle (éviter croquant/dur)
-
si vous serrez les dents, essayez de limiter (conscience en journée)
-
prendre un antalgique si besoin, selon votre situation et les contre-indications
À éviter :
-
mordre sur des aliments durs (pain très croustillant, bonbons durs, noix)
-
“tester” la dent en la mordant pour vérifier si ça fait mal
-
utiliser la dent comme outil (ouvrir un emballage, tenir un objet)
Traitements possibles (selon la profondeur de la fissure)
Le traitement dépend de l’atteinte : fissure superficielle, fissure atteignant la dentine, ou atteinte pulpaire.
1) Fissure superficielle : protection et surveillance
Si la fissure est mineure et stable, on peut :
-
polir/ajuster si un point de contact traumatique entretient la douleur
-
protéger la dent et surveiller l’évolution
2) Dent fragilisée : restaurer pour “cercler” et stabiliser
Souvent, la solution consiste à renforcer la dent pour empêcher la fissure de s’ouvrir :
-
inlay/onlay (restauration indirecte qui renforce)
-
couronne (souvent indiquée si la dent est très fragilisée ou très fissurée)
Ces solutions visent à “solidariser” la structure et réduire la douleur à la mastication.
3) Si la pulpe est irritée ou atteinte : traitement endodontique
Si la fissure a provoqué une inflammation profonde (douleur spontanée, douleur au chaud, douleur persistante), un traitement endodontique (traitement de canal) peut être nécessaire, puis une protection par onlay/couronne selon le cas.
4) Si la fissure est trop profonde : extraction parfois nécessaire
Dans certains cas (fissure verticale très profonde, atteinte sous la gencive), la dent peut ne pas être conservable. Plus on consulte tôt, plus on augmente les chances d’éviter cette issue.
Signaux d’alerte : quand c’est urgent ?
Prenez une consultation rapide si vous avez :
-
douleur forte qui s’aggrave
-
gonflement de la gencive ou du visage
-
fièvre, mauvais goût, écoulement (suspect d’infection)
-
douleur spontanée la nuit
-
impossibilité de mâcher ou de fermer correctement
Dans ces situations, privilégiez l’urgence dentaire.
Peut-on prévenir les dents fêlées ?
Oui, surtout si vous serrez les dents :
-
éviter les aliments très durs (glaçons, noyaux)
-
traiter les caries et restaurations défectueuses à temps (par exemple via traitement des caries / collage)
-
si bruxisme : discuter d’une protection nocturne lors d’un contrôle dentaire
FAQ – Dent fêlée douleur à la mastication
Pourquoi j’ai mal seulement quand je mâche ?
Parce que la pression ouvre légèrement la fissure. La douleur est souvent déclenchée au moment de mordre ou au relâchement.
Une radio peut-elle voir une dent fêlée ?
Pas toujours. Certaines fissures sont trop fines ou orientées de façon à être invisibles. L’examen clinique reste essentiel, parfois complété par une radiologie.
Est-ce qu’une dent fêlée peut guérir toute seule ?
Non. La fissure ne “se ressoude” pas. Le but est de stabiliser la dent et d’éviter que la fissure ne progresse grâce à une restauration adaptée (onlay/couronne) ou un traitement endodontique si nécessaire.
Dois-je attendre si la douleur va et vient ?
Mieux vaut consulter : l’intermittence est fréquente dans les dents fêlées, et l’évolution peut être imprévisible.
Prendre rendez-vous
Pour confirmer le diagnostic et choisir le traitement le plus conservateur possible, vous pouvez prendre rendez-vous en ligne.