Un traumatisme dentaire chez l’enfant (chute, coup au visage, choc en jouant) peut toucher une dent de lait : dent qui saigne, qui bouge, qui se casse, ou gencive gonflée. Même si la douleur semble “gérable”, il est important d’agir correctement, car une dent de lait traumatisée peut parfois avoir un impact sur la dent définitive en formation.
La priorité : vérifier l’état général de l’enfant, puis protéger la zone et consulter au bon moment.
Première étape : vérifier l’état général (avant les dents)
Après un choc au visage, surveillez d’abord :
-
perte de connaissance, vomissements, somnolence inhabituelle
-
maux de tête importants
-
plaie profonde, saignement difficile à contrôler
-
suspicion de fracture (nez, mâchoire)
Si l’un de ces signes est présent, contactez un service médical d’urgence.
Que faire tout de suite à la maison (les bons gestes)
1) Stopper le saignement
-
Faites mordre doucement une compresse propre (ou un linge propre) pendant 10 minutes.
-
Appliquez du froid sur la joue (poche froide enveloppée) par petites sessions pour limiter gonflement et douleur.
2) Nettoyer sans aggraver
-
Si la bouche est sale (terre, sable), rincez délicatement à l’eau ou avec une compresse humide.
-
Évitez de frotter la dent traumatisée.
3) Soulager et protéger
-
Alimentation molle/tiède pendant 24–48 h (évitez le dur/croquant).
-
Évitez que l’enfant touche la dent avec les doigts ou la langue.
-
Antalgique si besoin, selon l’âge/poids et les recommandations habituelles.
Dent de lait expulsée (tombée) : le point le plus important
Si une dent de lait a été complètement expulsée (arrachée/“knocked out”) :
-
Ne la remettez jamais en place. Les recommandations de référence indiquent de ne pas réimplanter une dent de lait, car cela peut abîmer la dent définitive sous-jacente.
-
Prenez une photo de la bouche (utile pour le suivi) et consultez, surtout si vous n’êtes pas certain qu’il s’agit bien d’une dent de lait.
➡️ Pour une prise en charge rapide, passez par l’urgence dentaire enfant.
Les situations les plus fréquentes (et ce qu’elles signifient)
Dent de lait qui bouge (luxation)
Même si elle n’est pas “sortie”, une dent peut être déplacée ou mobile. À faire :
-
ne pas forcer pour la “remettre droite”
-
éviter de mordre dessus
-
consulter, surtout si la dent gêne la fermeture de la bouche ou si l’enfant refuse de manger
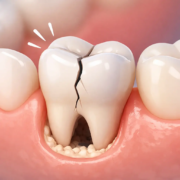
Dent cassée (fracture)
-
Si un morceau est cassé : conservez-le si possible (dans du lait ou un récipient propre) et consultez.
-
Une petite fracture peut être lissée/protégée, une fracture plus profonde peut nécessiter un soin.
Dent enfoncée (intrusion)
La dent paraît “plus courte” ou semble rentrée dans la gencive. C’est une situation qui mérite une évaluation rapide.
Dent qui change de couleur après le choc
Une dent de lait peut devenir plus jaune ou grise après un traumatisme. Cela peut correspondre à une réaction interne de la dent et nécessite surtout une surveillance clinique (douleur, gonflement, bouton sur la gencive). Un contrôle est recommandé.
Quand consulter en urgence ?
Consultez rapidement via l’urgence dentaire enfant si :
-
la dent est très mobile, déplacée, ou gêne la fermeture
-
la douleur est importante ou l’enfant ne peut plus manger/boire
-
il y a une plaie importante de la lèvre ou de la gencive
-
vous voyez une dent enfoncée
-
il y a un gonflement qui augmente, de la fièvre, un mauvais goût, ou un “bouton” sur la gencive
-
la dent de lait a été expulsée et vous avez un doute (dent de lait vs dent définitive)
Quand un rendez-vous “contrôle” suffit ?
Si le choc est léger, que la dent ne bouge pas (ou très peu), et que l’enfant va bien, un rendez-vous de suivi est souvent adapté pour vérifier :
-
la position de la dent
-
l’absence de fracture plus profonde
-
l’évolution dans le temps
➡️ Vous pouvez programmer un contrôle dentaire enfant.
Ce que le dentiste peut faire (et pourquoi le suivi est important)
En consultation, l’objectif est de :
-
confirmer le type de traumatisme (mobilité, déplacement, fracture, intrusion)
-
contrôler l’occlusion (la façon dont les dents se touchent)
-
donner des consignes de soins à la maison (hygiène, alimentation, surveillance)
Selon la situation, une imagerie peut être utile, notamment via la radiologie, pour évaluer la racine, l’os, et la relation avec la dent définitive. Les recommandations de prise en charge des traumatismes de dents temporaires insistent sur une approche prudente et un suivi adapté au type de lésion.
Ce qu’il faut éviter (erreurs fréquentes)
-
Remettre une dent de lait expulsée “à sa place”
-
Forcer une dent mobile ou déplacée
-
Rincer vigoureusement si ça saigne
-
Donner des aliments durs (“pour tester si ça tient”)
-
Négliger un suivi si la dent change de couleur ou si une gencive gonfle
FAQ – Traumatisme dentaire enfant dent de lait choc
Une dent de lait tombée doit-elle être remise en place ?
Non. Les recommandations de référence indiquent de ne pas réimplanter une dent de lait expulsée.
Si la dent de lait bouge un peu, est-ce grave ?
Pas toujours, mais il faut vérifier la position et l’occlusion. Si la dent gêne la fermeture, saigne beaucoup, ou si l’enfant a très mal, consultez en urgence.
Dent de lait grise après un choc : que faire ?
Prenez rendez-vous pour un contrôle. Une décoloration peut être une réaction au traumatisme ; l’important est de surveiller l’apparition de douleur, gonflement ou bouton sur la gencive.
Mon enfant n’a plus mal : faut-il quand même consulter ?
Souvent oui, surtout si la dent a bougé, s’est cassée, ou si l’impact a été important. Certaines conséquences sont retardées, et un suivi permet d’éviter les complications.
Prendre rendez-vous
Pour une prise en charge rapide, vous pouvez prendre rendez-vous en ligne, ou consulter directement via l’urgence dentaire enfant si la situation vous inquiète.