Vous cherchez des solutions efficaces pour remplacer vos dents manquantes ? Les implants et prothèses dentaires sont des alternatives durables pour retrouver un sourire éclatant. Dans cet article, nous allons voir ensemble comment ces solutions peuvent améliorer votre qualité de vie.
Pourquoi remplacer les dents manquantes ?
La perte d’une ou plusieurs dents n’est pas seulement un problème esthétique ; elle peut entraîner des conséquences importantes sur la santé bucco-dentaire et générale. En effet, les dents jouent un rôle essentiel dans la mastication, la parole et le maintien de la structure faciale. Lorsque des dents manquent, les dents adjacentes peuvent se déplacer pour combler l’espace vide, entraînant une mauvaise occlusion et des troubles de l’alignement dentaire.
De plus, l’absence de dents peut provoquer une résorption osseuse au niveau de la mâchoire. Sans la stimulation des racines dentaires, l’os alvéolaire commence à se détériorer, ce qui peut entraîner une diminution de la hauteur de la mâchoire de 25 % au cours de la première année suivant l’extraction dentaire. Cette perte osseuse peut affecter la forme du visage, le rendant plus âgé.
Sur le plan psychosocial, les dents manquantes peuvent affecter la confiance en soi et les interactions sociales. Un sourire incomplet peut entraîner une gêne lors de la communication et impacter la qualité de vie. Ainsi, il est essentiel de considérer le remplacement des dents manquantes pour préserver non seulement la santé bucco-dentaire, mais aussi le bien-être général.
Les implants dentaires : une solution moderne
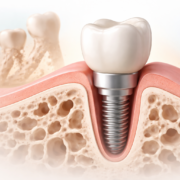
Les implants dentaires représentent une avancée majeure dans le domaine de la dentisterie moderne. Ils sont constitués d’une petite vis en titane biocompatible qui est insérée chirurgicalement dans l’os de la mâchoire. Ce matériau est choisi pour sa capacité à s’intégrer naturellement avec l’os au cours d’un processus appelé ostéo-intégration. Une fois l’implant intégré, il sert de base solide pour supporter une couronne, un bridge ou une prothèse complète.
Les avantages des implants dentaires sont nombreux. Ils offrent une solution fixe qui imite de manière très proche la fonction et l’apparence des dents naturelles. Contrairement aux prothèses amovibles, les implants ne nécessitent pas d’être retirés pour le nettoyage, et ils éliminent les problèmes d’instabilité souvent associés aux dentiers traditionnels. De plus, les implants aident à préserver l’os de la mâchoire en fournissant la stimulation nécessaire pour maintenir la densité osseuse.
Les taux de succès des implants dentaires sont élevés, dépassant 95 % sur une période de 10 ans. Avec des soins appropriés, les implants peuvent durer plusieurs décennies. Il est important de noter que le succès de l’implantation dépend de la qualité de l’os, de l’hygiène bucco-dentaire du patient et de l’absence de conditions médicales contre-indiquées, telles que le diabète non contrôlé ou le tabagisme intense.
Les prothèses dentaires : une alternative éprouvée
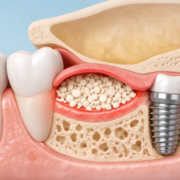
Les prothèses dentaires sont utilisées depuis des siècles pour remplacer des dents manquantes. Il existe plusieurs types de prothèses, notamment les prothèses amovibles partielles, les prothèses complètes et les bridges fixes. Les prothèses amovibles partielles remplacent quelques dents manquantes et s’attachent aux dents naturelles restantes à l’aide de crochets métalliques ou de systèmes de fixation discrets. Les prothèses complètes, communément appelées dentiers, remplacent toutes les dents d’une mâchoire.
Les bridges fixes sont une autre forme de prothèse qui remplace une ou plusieurs dents en s’appuyant sur les dents adjacentes préalablement préparées. Ils offrent une solution stable sans recours à la chirurgie. Les prothèses dentaires ont l’avantage d’être moins coûteuses que les implants et peuvent être réalisées rapidement. Elles sont particulièrement indiquées pour les patients dont l’état de santé bucco-dentaire ou général ne permet pas la pose d’implants.
Cependant, les prothèses dentaires nécessitent des ajustements réguliers pour assurer leur confort et leur efficacité. Avec le temps, la forme de la mâchoire peut changer, ce qui peut entraîner un mauvais ajustement de la prothèse. Elles doivent être remplacées en moyenne tous les 5 à 7 ans. De plus, certaines personnes peuvent éprouver des difficultés à s’adapter aux prothèses amovibles, notamment des irritations des gencives ou des défis lors de la mastication de certains aliments.
Implants vs. prothèses : quelle est la meilleure option ?
Le choix entre les implants et prothèses dépend de nombreux facteurs. Les implants offrent une solution plus permanente qui se rapproche le plus des dents naturelles en termes de fonction et d’esthétique. Ils sont particulièrement recommandés pour les patients souhaitant une solution fixe et durable, et qui ont suffisamment de masse osseuse pour supporter l’implant. Les implants empêchent la résorption osseuse et aident à maintenir la structure faciale.
Les prothèses, quant à elles, sont une option plus économique et moins invasive. Pour les patients ne pouvant pas subir une intervention chirurgicale ou ayant une densité osseuse insuffisante, les prothèses offrent une alternative viable. Elles permettent également de remplacer plusieurs dents en une seule fois, ce qui peut être plus pratique pour certains patients.
Le coût est un facteur important à considérer. Un implant dentaire peut coûter en France entre 1 500 et 3 000 euros par dent, tandis qu’une prothèse amovible partielle se situe entre 500 et 1 500 euros. Les bridges fixes peuvent coûter entre 500 et 2 000 euros par dent, selon les matériaux utilisés. Ces coûts varient en fonction du praticien, de la complexité du cas et de la région géographique.
Il est important de discuter avec un professionnel de santé pour évaluer les avantages et les inconvénients de chaque option en fonction de votre situation personnelle. Des facteurs tels que l’âge, l’état de santé général, les habitudes de vie (comme le tabagisme), le nombre de dents manquantes et les attentes esthétiques doivent être pris en compte.
Le processus de pose des implants et prothèses
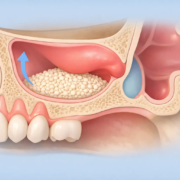
La pose d’un implant dentaire est un processus en plusieurs étapes qui peut s’étendre sur plusieurs mois. Tout d’abord, une évaluation détaillée est réalisée, comprenant un examen clinique et des examens d’imagerie tels que des radiographies ou des scanners 3D pour évaluer la qualité et la quantité d’os disponible. Si l’os n’est pas suffisant, des procédés de greffe osseuse peuvent être envisagés, ce qui ajoute du temps et des coûts au traitement.
Lors de l’intervention chirurgicale, l’implant est inséré dans l’os sous anesthésie locale. Après la pose, une période de cicatrisation de 3 à 6 mois est nécessaire pour permettre l’ostéo-intégration. Pendant ce temps, une prothèse provisoire peut être utilisée. Une fois l’implant intégré, une pièce intermédiaire appelée pilier est fixée, sur laquelle la couronne prothétique définitive est placée.
La réalisation de prothèses dentaires est généralement plus rapide. Après la prise d’empreintes et, si nécessaire, des ajustements préliminaires, la prothèse peut être prête en quelques semaines. Des séances d’essayage permettent d’ajuster la prothèse pour un confort optimal. Les prothèses immédiates peuvent être réalisées le jour même de l’extraction des dents, offrant une solution rapide pour ne pas rester sans dents.
Les coûts associés et options de financement
Le financement des soins dentaires est une préoccupation majeure pour de nombreux patients. En France, certaines prothèses dentaires sont prises en charge dans le cadre du 100 % Santé, offrant un reste à charge nul pour des soins prothétiques spécifiques. Les bridges céramo-métalliques antérieurs, par exemple, peuvent être entièrement remboursés selon le panier 100 % Santé.
Les implants dentaires, quant à eux, ne font pas partie du dispositif 100 % Santé et ne sont généralement pas remboursés par l’Assurance Maladie. Toutefois, certaines mutuelles proposent des forfaits spécifiques pour les implants. Il est conseillé de consulter sa complémentaire santé pour connaître les modalités de remboursement.
Pour faciliter l’accès aux soins, de nombreux cabinets dentaires proposent des solutions de financement, comme des paiements échelonnés sans frais ou des partenariats avec des organismes de crédit spécialisés. Selon une étude récente, près de 30 % des patients recourent à des facilités de paiement pour financer leurs traitements dentaires coûteux.
Entretien et durabilité des implants et prothèses
L’entretien des implants et des prothèses est essentiel pour assurer leur longévité. Pour les implants dentaires, une hygiène bucco-dentaire irréprochable est nécessaire pour éviter les complications telles que la péri-implantite, une infection qui peut conduire à la perte de l’implant. Les patients doivent se brosser les dents après chaque repas, utiliser du fil dentaire et des brossettes interdentaires, et réaliser des détartrages réguliers chez le dentiste.
Les prothèses amovibles doivent être nettoyées quotidiennement avec une brosse à dents à poils souples et un savon doux ou des produits spécifiques. Il est recommandé de retirer la prothèse la nuit pour permettre aux gencives de se reposer et éviter les infections fongiques comme la candidose. Les prothèses doivent être immergées dans une solution de nettoyage pendant la nuit.
La durée de vie des implants dentaires peut dépasser 20 ans, voire toute une vie, si l’hygiène est impeccable et si le patient est suivi régulièrement. Les prothèses dentaires ont une durée de vie plus courte, généralement entre 5 et 10 ans, en raison de l’usure des matériaux et des changements physiologiques de la mâchoire.
Comment choisir la solution adaptée à vos besoins
Le choix entre implants et prothèses est une décision personnelle qui doit être prise en concertation avec votre professionnel de santé bucco-dentaire. Il est essentiel de considérer les avantages, les inconvénients, les coûts et les implications à long terme de chaque option. Une évaluation complète incluant un examen clinique, des radiographies et une discussion détaillée sur vos attentes est nécessaire pour élaborer un plan de traitement personnalisé.
Des facteurs tels que votre âge, votre santé générale, vos habitudes de vie, votre budget et vos préférences esthétiques joueront un rôle dans le choix de la solution la plus appropriée. N’hésitez pas à poser des questions à votre dentiste et à demander des informations détaillées sur les différentes options disponibles.
Conclusion
En somme, les implants et prothèses dentaires offrent des solutions efficaces et variées pour remplacer les dents manquantes. Chaque option présente des avantages spécifiques et convient à des situations différentes. Il est crucial de bien s’informer et de consulter un professionnel pour déterminer la solution qui répondra le mieux à vos besoins et vous permettra de retrouver une santé bucco-dentaire optimale et un sourire rayonnant.