Luxation de la mandibule : reconnaître, réduire, prévenir les récidives
La luxation de la mandibule est une urgence dentaire impressionnante : le patient se présente la bouche grande ouverte, incapable de la refermer, le menton projeté vers l’avant, en panique. Elle survient typiquement après un grand bâillement, un soin dentaire long, un éclat de rire, ou une bouchée trop large. Le geste de réduction — la manœuvre de Nélaton — est ancien, codifié, efficace, mais doit être pratiqué par un professionnel formé. À Névé Clinique dentaire, nous voyons quelques cas par an et accompagnons les patients à risque pour limiter les récidives. Voici comment reconnaître une luxation, ce qui se passe au cabinet, et comment éviter qu’elle ne devienne un problème répété.
Key Takeaways
– La luxation antérieure (condyle bloqué devant l’éminence temporale) représente plus de 95 % des luxations mandibulaires.
– Signe pathognomonique : bouche bloquée ouverte, impossible à refermer, menton projeté en avant, dépression palpable devant l’oreille.
– La manœuvre de Nélaton (pouces protégés sur les molaires inférieures, pression vers le bas puis l’arrière) est le geste de référence.
– 30 % des patients récidivent après un premier épisode si les facteurs prédisposants (laxité ligamentaire, bruxisme, bâillements profonds répétés) ne sont pas pris en charge.
Anatomie : pourquoi la mandibule se luxe-t-elle ?
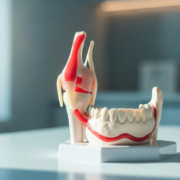
L’articulation temporo-mandibulaire (ATM) est l’une des plus mobiles du corps. Le condyle mandibulaire glisse en avant lors de l’ouverture, passe sous l’éminence articulaire du temporal, et revient en arrière à la fermeture. Quand l’amplitude est extrême — un grand bâillement, par exemple — le condyle peut dépasser l’éminence et se retrouver bloqué en avant. Le spasme réflexe des muscles masticateurs (masséter, temporal, ptérygoïdiens) qui suit empêche le retour spontané. C’est la luxation antérieure.
Plusieurs facteurs favorisent ce mécanisme :
- Hyperlaxité ligamentaire (constitutionnelle, syndrome d’Ehlers-Danlos, plus fréquent chez la femme jeune).
- Éminence temporale peu prononcée (variation anatomique).
- Bruxisme chronique qui distend progressivement les ligaments — voir notre auto-diagnostic du grincement.
- Antécédent de luxation : le ligament étiré une fois cède plus facilement la fois suivante.
- Facteurs déclenchants : bâillement profond, intubation, soins dentaires prolongés bouche ouverte, vomissements répétés, crise convulsive.
Les autres formes (luxation postérieure, latérale, supérieure) sont rarissimes et toujours associées à un traumatisme important — fracture, accident de la voie publique, agression.
Comment reconnaître une luxation ?
Le tableau est typique et peu de pathologies prêtent à confusion. Nous détaillons ici car la connaissance des signes permet aux patients à risque (récidivants notamment) de réagir vite.
Signes cliniques de luxation antérieure :
- Bouche bloquée ouverte avec espacement de 2 à 3 cm entre les incisives.
- Impossibilité de refermer : le patient ne peut pas joindre les dents, même en forçant doucement.
- Menton projeté vers l’avant (parfois latéralement si la luxation est unilatérale).
- Dépression palpable en avant du tragus de l’oreille (à l’endroit où le condyle aurait dû se trouver).
- Salivation abondante, parole difficile, parfois larmoiement.
- Douleur préauriculaire modérée à intense, qui s’aggrave avec le temps si la réduction tarde.
À distinguer du closed-lock (déplacement discal sans réduction) où la bouche est au contraire bloquée fermée ou n’arrive plus à s’ouvrir — c’est la situation inverse, détaillée dans notre article sur la conduite d’urgence en cas de mâchoire bloquée.
Notre lecture en cabinet : un patient qui appelle en disant « je n’arrive plus à fermer la bouche » après un bâillement, c’est une luxation jusqu’à preuve du contraire. Un patient qui dit « je n’arrive plus à ouvrir », c’est autre chose. La distinction se fait en une phrase au téléphone.
La manœuvre de Nélaton : le geste de référence
Décrite par le chirurgien français Auguste Nélaton au XIXe siècle, cette manœuvre reste la technique de référence pour la réduction de la luxation antérieure. Elle est simple dans son principe, exigeante dans son exécution.
Position et préparation :
- Le patient est assis, dos calé contre un mur ou un appui-tête, mâchoire à hauteur du coude du praticien.
- Le praticien se tient debout face au patient.
- Les pouces du praticien sont systématiquement protégés par des compresses, des doigtiers ou des bandes — la fermeture brutale de la mandibule lors de la réduction peut occasionner une morsure profonde sinon.
Le geste :
- Les pouces protégés sont posés sur les faces occlusales des molaires inférieures (pas sur la gencive en avant, qui n’a pas l’appui osseux).
- Les autres doigts enserrent le rebord inférieur de la mandibule de chaque côté.
- Le praticien exerce une pression vers le bas (pour décompresser le condyle de l’éminence) puis vers l’arrière (pour le replacer dans la cavité glénoïde) — c’est un mouvement en deux temps, parfois décrit comme un « J » inversé.
- La réduction se fait souvent avec un claquement sec et un mouvement de fermeture brutal — d’où la nécessité absolue de protéger les pouces.
Aides utiles :
- Anesthésie locale intra-articulaire si le spasme est important (lidocaïne dans la cavité glénoïde).
- Sédation légère (benzodiazépine) en cas d’anxiété ou de spasme rebelle.
- Anesthésie générale rare, réservée aux luxations anciennes (> 24 h) ou récidivantes complexes.
Après la réduction :
- Bandage mentonnier pendant 24-48 h pour limiter l’ouverture.
- Alimentation molle pendant 7 à 10 jours.
- Limitation des bâillements (mettre une main sous le menton si on sent venir un bâillement).
- Anti-inflammatoires si tolérés.
- Consultation de suivi à 7-10 jours pour évaluer l’articulation.
À ne jamais faire soi-même : la manœuvre paraît simple sur le papier, mais elle expose à plusieurs risques sérieux pour le patient et le « réducteur » : morsure profonde des pouces, lésion du ligament discal, fracture du condyle si la pression est mal orientée, réduction incomplète qui aggrave la situation. Cette manœuvre se fait au cabinet dentaire, en cabinet médical ou aux urgences.
Luxation récidivante : un problème spécifique
Environ 30 % des patients ayant fait un premier épisode de luxation en feront un second dans les 2 ans, et le risque augmente à chaque récidive. La cause est mécanique : le ligament capsulaire, étiré une première fois, ne retrouve jamais sa tension initiale, et l’éminence temporale franchie une fois l’est plus facilement la fois suivante.
Profil du patient récidivant :
- Femme jeune (20-40 ans le plus souvent), souvent avec une hyperlaxité constitutionnelle.
- Antécédents de bruxisme nocturne et/ou de grincement diurne.
- Bâillements profonds fréquents, parfois liés à un trouble du sommeil sous-jacent.
- Parfois antécédent de soin dentaire long bouche ouverte qui a déclenché le premier épisode.
Stratégies de prévention :
- Auto-limitation des bâillements : poing fermé sous le menton dès qu’un bâillement arrive, pour empêcher l’ouverture maximale.
- Gouttière de protection la nuit, surtout si bruxisme associé — voir notre guide des gouttières.
- Kinésithérapie maxillo-faciale ciblée sur la coordination musculaire et la stabilisation articulaire — voir notre article sur la kinésithérapie de l’ATM.
- Information du dentiste avant tout soin long : pauses fréquentes, soutien manuel, anesthésie limitant le réflexe d’ouverture.
- Information de l’anesthésiste avant toute intubation programmée.
Quand envisager la chirurgie ?
Pour les récidives multiples (3 épisodes ou plus en moins d’un an) résistantes au traitement conservateur, plusieurs options chirurgicales existent :
- Injection sclérosante intra-articulaire (technique mini-invasive, parfois efficace, pas toujours durable).
- Injection de toxine botulique dans le ptérygoïdien latéral (effet de 3-6 mois, à renouveler).
- Eminoplastie (rabotage de l’éminence) ou éminectomie : modifie l’anatomie pour empêcher le condyle de se bloquer en avant.
- Plicature capsulaire : retension du ligament articulaire.
Ces gestes sont réservés à la chirurgie maxillo-faciale et discutés au cas par cas après échec des mesures conservatrices.
Que faire si la luxation arrive ?
Voici notre conduite recommandée pour le patient ou son entourage.
À la maison ou au travail :
- Restez calme et asseyez-vous. La panique aggrave le spasme musculaire.
- Soutenez la mâchoire d’une main sous le menton, sans forcer la fermeture.
- Appelez un cabinet dentaire (ou un médecin de garde, ou les urgences) dans l’heure. Précisez : « luxation de la mâchoire, bouche bloquée ouverte ». Cela permet d’organiser un créneau immédiat.
- Ne mangez pas, ne buvez pas. Le risque de fausse route est réel.
- Évitez de parler, de bâiller, ou de tenter de refermer la bouche en force.
Au cabinet ou aux urgences :
Le praticien évalue rapidement (luxation uni ou bilatérale, ancienne ou récente, premier épisode ou récidive), réalise la manœuvre de Nélaton — avec anesthésie locale ou sédation si nécessaire — et organise le suivi. Une consultation à 7-10 jours est recommandée pour évaluer la nécessité d’une prise en charge préventive.
Quand consulter à Névé ?
Notre équipe reçoit en urgence les patients en luxation aiguë de la mandibule pendant les heures d’ouverture, et organise le suivi des patients à risque récidivant. La prise en charge inclut : réduction si récente, bilan articulaire complet, dépistage du bruxisme et des facteurs prédisposants, prescription de gouttière adaptée, orientation kiné, et coordination avec un chirurgien maxillo-facial si chirurgie envisagée.
Vous avez fait une luxation et craignez une récidive ? Une consultation de bilan permet d’identifier les facteurs de risque et de mettre en place les mesures préventives. Prenez rendez-vous dans nos cabinets de Plainpalais, Pont-Rouge ou Nations.
FAQ — luxation de la mandibule
Peut-on réduire soi-même une luxation de mâchoire ?
Non, ce n’est pas recommandé. Même décrite simplement, la manœuvre expose à des morsures profondes des pouces du « réducteur » lors du claquement de fermeture, et à des lésions ligamentaires si la direction de pression est mauvaise. Les rares cas où un patient « débloque » sa propre mâchoire sont en réalité des subluxations spontanément réductibles, pas de vraies luxations. En cas de doute, consulter en urgence.
Combien de temps a-t-on pour réduire une luxation ?
Plus on agit tôt, plus c’est facile. Dans la première heure, la réduction manuelle réussit dans environ 95 % des cas. Au-delà de 6 heures, le spasme musculaire impose souvent une anesthésie locale. Au-delà de 24 heures, une sédation voire une anesthésie générale est fréquemment nécessaire. Les luxations négligées de plusieurs jours peuvent imposer un geste chirurgical.
La luxation peut-elle survenir pendant le sommeil ?
Très rarement. La position couchée et le tonus musculaire au repos limitent l’amplitude d’ouverture. Les rares cas surviennent lors de bâillements de réveil ou de crises convulsives nocturnes. Si vous vous réveillez avec la bouche bloquée, il s’agit beaucoup plus probablement d’un closed-lock que d’une luxation — voir notre article sur la conduite en cas de mâchoire bloquée.
Quels sont les risques d’une luxation non réduite ?
Outre la gêne fonctionnelle majeure (impossibilité de manger, de parler), une luxation prolongée peut entraîner : lésion du ligament discal qui prédispose à un futur closed-lock, atrophie des muscles masticateurs, fibrose articulaire, déplacement permanent du condyle. Plus la réduction tarde, plus le risque de séquelles fonctionnelles augmente.
Doit-on porter une gouttière à vie après une luxation ?
Pas systématiquement. La gouttière est indiquée si un bruxisme est associé (situation très fréquente), pour limiter le serrage nocturne qui distend les ligaments. Elle se discute aussi chez les patients à risque récidivant. Voir notre guide des types de gouttières pour comprendre laquelle correspond à quel profil.
Y a-t-il un lien avec les craquements de mâchoire ?
Indirect. Un patient qui a longtemps eu des craquements (déplacement discal avec réduction — voir mâchoire qui craque) a une articulation plus laxe que la moyenne, donc un risque légèrement majoré de luxation lors d’une ouverture extrême. Mais la majorité des patients qui craquent ne luxent jamais, et inversement.
Pour aller plus loin
La luxation de la mandibule est impressionnante mais bien codifiée : reconnue tôt et réduite par un professionnel formé, elle se résout en quelques minutes sans séquelle. Le vrai enjeu est la prévention des récidives chez les patients à terrain prédisposant — c’est là que la prise en charge dentaire prend tout son sens.
Pour le contexte clinique élargi, consultez nos articles sur le trouble de l’ATM, la mandibule bloquée, la mâchoire qui craque et la conduite d’urgence en cas de mâchoire bloquée. Notre équipe à Genève prend en charge les urgences ATM et coordonne le suivi long terme. Prenez rendez-vous en ligne.
Sources clés citées :
- Schiffman E. et al., Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications, Journal of Oral & Facial Pain and Headache, 2014 (lien)
- Manfredini D. et al., consensus sur la classification des troubles temporo-mandibulaires (PubMed)
- Nélaton A., manœuvre de réduction décrite au XIXe siècle, restée référence en chirurgie maxillo-faciale moderne
- Société suisse des médecins-dentistes (SSO) — recommandations sur la prise en charge des urgences ATM