Mucosite péri-implantaire : différence avec la péri-implantite (signes, risques, traitements)
Si vous avez un implant dentaire et que la gencive autour saigne au brossage, gonfle ou devient sensible, on pense souvent à deux diagnostics proches : la mucosite péri-implantaire et la péri-implantite. La différence est essentielle, car la mucosite est le plus souvent réversible, alors que la péri-implantite implique une atteinte de l’os autour de l’implant.
L’objectif de cet article : vous aider à comprendre ce que c’est, comment les distinguer, et quoi faire pour protéger votre implant.
Définitions simples (la différence clé)
Mucosite péri-implantaire
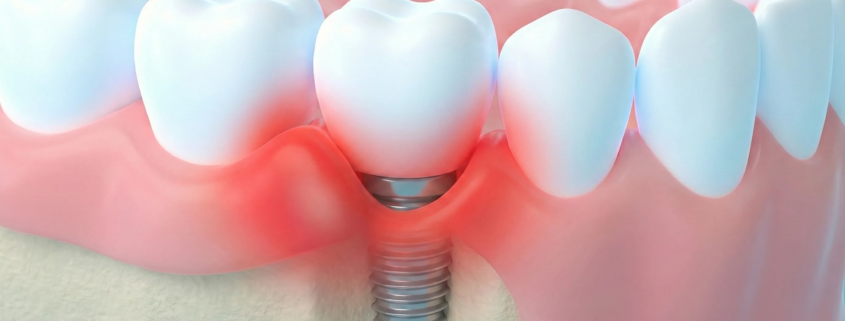
La mucosite péri-implantaire correspond à une inflammation des tissus mous (la muqueuse/gencive autour de l’implant), avec des signes comme le saignement au sondage ou au brossage, sans perte osseuse autour de l’implant.
➡️ En clair : c’est l’équivalent d’une “gingivite” autour d’un implant.
Péri-implantite
La péri-implantite est une inflammation autour d’un implant qui s’accompagne d’une perte osseuse progressive (visible à la radio), souvent avec saignement et parfois suppuration (pus), et des poches plus profondes.
➡️ En clair : l’infection/inflammation ne se limite plus à la gencive, elle touche aussi l’os qui soutient l’implant.
Comment les distinguer : signes cliniques et examens
Les signes que vous pouvez observer
Ces signes peuvent exister dans les deux cas (ils ne suffisent pas seuls à trancher) :
-
saignement au brossage
-
gencive rouge, gonflée, douloureuse
-
mauvaise haleine ou goût désagréable
-
sensibilité locale
Signes plus évocateurs d’une péri-implantite (à faire vérifier rapidement) :
-
écoulement de pus
-
douleur persistante ou gêne qui augmente
-
sensation que “ça s’aggrave” malgré l’hygiène
-
parfois mobilité de la prothèse (la couronne) ou récession de la gencive
Les examens qui font la différence
La distinction repose sur l’examen en cabinet :
-
sondage péri-implantaire (saignement/suppuration, profondeur de poche)
-
et surtout une radiographie pour vérifier s’il existe une perte osseuse autour de l’implant
Si vous avez un doute, un bilan lors d’une consultation implantaire permet de clarifier la situation et d’agir tôt.
Pourquoi c’est important d’agir tôt ?
Parce que la mucosite peut souvent être stoppée avec une prise en charge non chirurgicale (hygiène + nettoyage professionnel + contrôle des facteurs de risque), ce qui aide à éviter l’évolution vers une péri-implantite.
À l’inverse, quand il y a déjà perte osseuse (péri-implantite), le traitement devient plus complexe et peut nécessiter des approches plus avancées selon la sévérité.
Causes et facteurs de risque (ce qui favorise l’inflammation autour d’un implant)
La cause principale est l’accumulation de biofilm (plaque bactérienne) autour de l’implant.
Des facteurs peuvent augmenter le risque ou rendre la situation plus difficile à stabiliser :
-
hygiène insuffisante ou zones difficiles à nettoyer
-
prothèse sur implant qui retient la plaque (accès compliqué, sur-contours)
-
tabac, diabète non équilibré, antécédents de maladie parodontale (au cas par cas)
Le plus efficace n’est pas de “nettoyer plus fort”, mais de nettoyer mieux, avec une stratégie adaptée à votre implant et à votre prothèse, et un suivi régulier.
Traitement : mucosite vs péri-implantite
Traitement de la mucosite péri-implantaire (souvent réversible)
La prise en charge standard inclut :
-
renforcement des consignes d’hygiène et motivation
-
débridement/nettoyage mécanique professionnel de la plaque et du tartre autour de l’implant
-
correction des facteurs favorisants (prothèse difficile à nettoyer, rétention de plaque)
-
suivi et maintenance régulière
Le meilleur “traitement long terme” s’appelle la maintenance implantaire : contrôles, nettoyage professionnel, et ajustements pour garder un environnement stable autour de l’implant.
Traitement de la péri-implantite (atteinte osseuse)
La prise en charge est individualisée (selon profondeur des poches, perte osseuse, type de prothèse, facteurs de risque). Les recommandations incluent généralement :
-
instructions d’hygiène + contrôle des facteurs de risque
-
nettoyage professionnel supra- et sous-gingival, gestion des zones qui retiennent la plaque
-
traitement parodontal associé si nécessaire
-
selon les cas : stratégies complémentaires et parfois chirurgie (objectif : contrôler l’infection et stabiliser l’os)
Dans tous les cas, plus la prise en charge est précoce, meilleures sont les chances de stabiliser la situation.
Prévention : comment éviter la mucosite et la péri-implantite
Voici les habitudes qui protègent le mieux vos implants :
-
hygiène quotidienne ciblée (brossage doux et efficace + nettoyage interdentaire adapté)
-
éviter les “angles morts” autour de la prothèse (demander une démonstration)
-
contrôles réguliers et protocole de suivi personnalisé via la maintenance implantaire
Si vous n’avez pas encore de suivi structuré après la pose, vous pouvez démarrer par une consultation implantaire ou une visite de contrôle.
Quand consulter rapidement ?
Prenez un avis si :
-
la gencive autour de l’implant saigne régulièrement malgré une bonne hygiène
-
vous notez du pus, une douleur croissante, une mauvaise odeur persistante
-
vous avez l’impression que la zone “se dégrade”
-
vous n’avez pas eu de contrôle/maintenance depuis longtemps
En cas de douleur importante ou d’impossibilité de manger, une consultation en urgence dentaire est adaptée.
Pour planifier une visite, vous pouvez prendre rendez-vous en ligne.
FAQ – Mucosite péri-implantaire vs péri-implantite
La mucosite péri-implantaire peut-elle guérir ?
Oui, dans la majorité des cas, elle est réversible si on traite la cause (plaque/biofilm) et qu’on met en place une hygiène + un nettoyage professionnel + un suivi régulier.
Comment savoir si j’ai déjà une péri-implantite ?
La suspicion vient des signes (saignement, parfois pus, poches plus profondes), mais la confirmation nécessite un examen et une radio montrant une perte osseuse.
Est-ce que le saignement au brossage est normal autour d’un implant ?
Non. Un saignement répété est un signal d’inflammation (souvent mucosite) et mérite un contrôle.
Est-ce qu’un implant peut être perdu à cause d’une péri-implantite ?
Sans prise en charge, la péri-implantite peut progresser et compromettre le support osseux de l’implant. D’où l’intérêt de consulter tôt et de mettre en place une maintenance.
Que faire dès maintenant si ma gencive autour de l’implant est rouge et saigne ?
Renforcez une hygiène douce mais rigoureuse, évitez de “gratter” agressivement, et prenez rendez-vous pour un bilan/ nettoyage professionnel. La maintenance implantaire est la meilleure porte d’entrée pour stabiliser la situation.
À retenir : mucosite = inflammation sans perte osseuse (souvent réversible) ; péri-implantite = inflammation avec perte osseuse (prise en charge plus avancée).